大人のいびき(睡眠時無呼吸)
大人のいびき・睡眠時無呼吸症候群(SAS)について
「たかがいびき」「疲れているだけ」と軽く考えていませんか?
いびきは決して眠りが深い証拠ではなく、睡眠中に空気の通り道(気道)が狭くなり、呼吸がスムーズにできていないサインです。特に、いびきの合間に呼吸が止まっている場合、睡眠時無呼吸症候群(SAS:Sleep Apnea Syndrome)の可能性が高く、注意が必要です。
主な症状(こんなサインに心当たりはありませんか?)
睡眠時無呼吸症候群は、寝ている間の問題だけでなく、日中のパフォーマンスや全身の健康にも大きく影響します。ご自身では気づきにくいことも多いため、ご家族からの指摘も重要なサインとなります。
就寝中の症状
激しいいびき・呼吸の停止: 大きないびきをかき、突然ピタッと止まり、しばらくして「ガァッ」と大きく息を吹き返すような状態を繰り返します。
息苦しさ・むせ: 息が詰まってむせたり、あえいだりして目が覚めることがあります。
夜間の頻尿: 呼吸が苦しいことで脳が覚醒し、自律神経の乱れから夜中に何度もトイレに行きたくなります。
寝汗・寝相の悪さ: 苦しい呼吸を補おうとして体に負担がかかり、寝汗をかいたり寝相が悪くなったりします。
起床時・日中の症状
起床時の頭痛・だるさ: 睡眠中に体が酸素不足(酸欠)状態になるため、朝起きた時に頭痛や重だるさを感じます。
口の渇き: 鼻が詰まるなどして口呼吸になっていることが多く、起床時に口の中がカラカラに乾きます。
日中の強い眠気: 脳がしっかり休めていないため、会議中や運転中など、日中に耐えがたい眠気に襲われます。
集中力・記憶力の低下: 慢性的な睡眠不足により、仕事や家事のミスが増えたり、イライラしやすくなったりします。
いびき・睡眠時無呼吸の原因
大人の睡眠時無呼吸症候群の多くは、のどや気道が物理的に狭くなる、あるいは塞がってしまう「閉塞性」と呼ばれるタイプです。その原因は一つではなく、耳鼻咽喉科領域の疾患から骨格、生活習慣まで様々です。
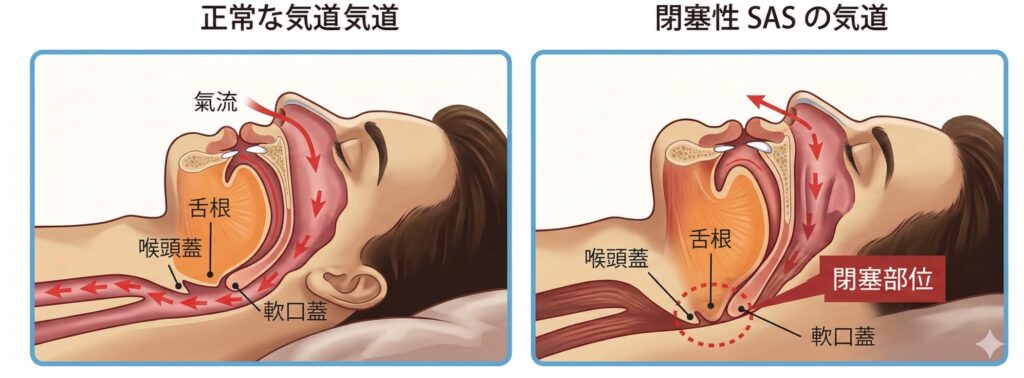
のど・鼻の構造的な問題(耳鼻咽喉科的な原因)
アレルギー性鼻炎・鼻中隔弯曲症: 鼻づまりがあると無意識に口呼吸になります。口呼吸をすると舌がのどの奥に落ち込みやすくなり、気道を塞いでしまいます。
扁桃肥大: のどの奥にある口蓋扁桃(扁桃腺)が大きいと、空気の通り道が狭くなります。軟口蓋(のどちんこ周辺)の形態: 口蓋垂(のどちんこ)が長かったり、周囲の粘膜が垂れ下がっていたりすると、呼吸のたびに振動していびきとなり、気道を塞ぎやすくなります。
体型や骨格の特徴
肥満: 首周りやのどの内側に脂肪がつくことで、外側から気道が圧迫されて狭くなります。
あごの骨格(小顎症など): 日本人に多い原因です。あごが小さい、あるいは後ろに下がっている(後退している)と、のどの空間がもともと狭いため、痩せている方でもいびきや無呼吸を起こしやすくなります。
加齢・生活習慣
加飲酒: アルコールには筋肉を緩める作用があるため、就寝前にお酒を飲むと気道が塞がりやすくなり、いびきが悪化します。
睡眠薬などの服用: 筋弛緩作用のある薬を服用している場合も、同様に気道が狭くなる原因となります。
※放置すると全身の病気のリスクに 睡眠中の無呼吸による「慢性的な酸素不足」と「睡眠の質の低下」は、心臓や血管に大きな負担をかけます。放置すると、高血圧、心筋梗塞、脳卒中、糖尿病などの生活習慣病のリスクを著しく高めることがわかっています。「ただのいびき」と自己判断せず、早めにご相談ください。
検査・診断
ではどのようにして睡眠時無呼吸を検査し、診断し、治療をしていくのでしょう?検査の流れについて説明していきます。
まずは、最近太った、家族からいびきがうるさいと言われる、またよく寝たはずなのに昼間の眠気が強い・・・などの症状があり、「もしかしたら私は睡眠時無呼吸症候群?」と感じることがあったら、医療機関を受診してみましょう。そこからが出発点となります。
こんな症状を自覚
最近太った、いびきがうるさいと言われる、よく寝たはずなのに朝頭が重い、昼間の眠気が強い、集中力に欠けるなどの症状がある。
そんな症状がある場合は、あなたは睡眠時無呼吸症候群かもしれません。医療機関を受診しましょう。
昼間の眠気や頭痛を訴える方のなかには肥満の方も多いため、体重の増加は最近ないか、睡眠薬や飲酒の習慣があるかなどを見極めていきます。
また鼻内の観察や口腔内の状態のチェックが必要となります。扁桃肥大はないか、舌の厚さは?軟口蓋の形態は?歯列は?下顎の形態はどうか?またファイバースコープによる鼻内ポリープや肥厚性鼻炎、鼻中隔湾曲症などによる鼻の閉塞がないかどうか、アレルギー性鼻炎がないかどうかなど、これらを耳鼻科的に調べて、原因の一つと診断すれば耳鼻科的治療も積極的に行っていきます。
お子さまの場合は口蓋扁桃肥大に加え、アデノイド増殖症も小児の睡眠時無呼吸症候群の原因の一つですので、お口をあけてもらったり、アデノイドはレントゲン撮影やファイバースコープにて確認をします。大きさによっては治療(手術)が必要になる場合があります。
ご自宅で指先センサーをつけて、血液中の酸素と時間当たりに10秒以上の無呼吸・低呼吸が何度あるかを睡眠中に測定します。
ご来院いただき、使用方法をご説明させていただいた上で検査機器をお持ち帰りいただきます。ご自宅で検査を行っていただいたら翌日持参していただき、そのデータを基にAHIの診断・分析を行います。説明は後日行います。
・AHIが40以上の場合は直ちに治療を開始する場合があります。
→ ④治療方針の決定
・AHIが20以上40未満の場合
→ ③精密検査または④治療方針の決定
・AHIが20未満で体位の工夫等で睡眠の改善が得られる可能性がある場合
→ ④治療方針の決定

脳波、筋電図、心電図、呼吸、血中酸素濃度など、幅広い生体情報を記録します。
この検査により、10秒以上の無呼吸・低呼吸が1時間に何回起きているか(AHI)、SASのタイプ(閉塞性または中枢性)、酸素レベルの低下状況だけでなく、睡眠の深さや中断の有無など睡眠の質、不整脈の有無、他の睡眠障害の可能性まで把握できます。
PSGでは睡眠の状態を正確に把握できるため、総睡眠時間が測定でき、AHIのより正確な評価が可能です。
複数のセンサーを装着して行うため、専門施設に一泊入院して実施する必要があります。受診の際には当院よりご紹介の上で受診していただきます。
AHI(無呼吸低呼吸指数)が5以上で日中の眠気やいびきなどの症状が見られる場合に、睡眠時無呼吸症候群と診断されます。重症度は、AHIが5以上15未満で軽症、15以上30未満で中等症、30以上で重症とされています。
SASの原因などにより治療方針が決められます。
SASの治療には減量やCPAP(シーパップ)治療、マウスピース(口腔内装置)、またアデノイドや扁桃腺肥大が原因の場合は外科的手術による治療などがあります。
CPAPは当院で導入・管理ができます。(料金は3割負担の方で約4,000円/月です)また外科的手術が必要な場合は、患者さまのご要望をお聞きしながら、入院・手術ができる病院をご紹介します。
A.基本治療
睡眠時無呼吸症候群であると判断した場合で以下に当てはまる場合は、積極的に治療していきます。
ダイエット
肥満の人は痩せましょう。肥満による上気道周囲の脂肪により上気道が狭められているため、無呼吸が起こりやすくなっています。減量により脂肪が減ると上気道が広くなり、無呼吸は起こりにくくなります。
無呼吸の誘因となるアルコール、睡眠剤をやめる
睡眠中の空気の通り道を開く筋肉の弛緩を助長するため。
睡眠中の体位の工夫
終夜睡眠ポリグラフィ検査は体位(体の向き)がわかります。仰向けの時にのみ無呼吸が起こる方では、横向きで寝ることやベッドのギャッジアップ(ベッドの頭部や背もたれを上げること)が有効です。
耳鼻科治療(上気道を広げるための治療)
肥厚性鼻炎、アレルギー性鼻炎、鼻内ポリープなど、上気道を閉塞させる原因がある場合は積極的に加療していきます。
これは最近では、ロイコトリエン受容体拮抗薬やステロイドの点鼻が鼻内の閉塞を抑える効果があることが報告されていますので、処方することもあります。
B.メイン治療
CPAP治療
CPAP(シーパップ)と呼ばれる装置を睡眠時に装着していただきます。現在、中度以上の方の睡眠時無呼吸症候群治療で最もポピュラーで効果的な治療法です。また副作用がないこともメリットです。CPAPと呼ばれる機械から、装着していただくマスクへ継続的に空気を送り込み、患者さまの上気道が閉じないようにする治療法です。
当院でも、3つの選択肢の中で最も確立された治療法として積極的に採り入れています。
口腔内装置(睡眠時無呼吸症候群用マウスピース)による治療
いわゆるマウスピースといわれるもので、AHIが20未満の軽度の方で、下あごを前方に固定して空気の通り道を開くようにする装置を就寝時につけて寝ます。
睡眠時無呼吸症候群の方の口腔内装置の作成は、条件を満たせば健康保険が適用されます。当院では歯科クリニックに作成をお願いしています。約2週間で完成、費用は3割負担の方で約5,000円です。
手術療法
口蓋扁桃が大きい方は扁桃摘出術は有効です。また小児の場合はアデノイド切除術が有効となる場合があります。
それにより上気道が広くなり呼吸がしやすくなります。
鼻閉(鼻づまり)により無呼吸は悪化します。そこで耳鼻科で鼻茸、鼻中隔湾曲症・肥厚性鼻炎などについて一般的な保存的治療では解決しない場合は、手術による治療をお勧めする場合があります。
UPPP(軟口蓋咽頭形成術)LAUP(レーザーによるUPPP)という、狭くなった口腔内の粘膜を切り、大きく広げる手術もありますが、いったん手術で広げても時間の経過とともに拘縮して狭くなることが多く報告されているため、当院ではお勧めしておりません。
お子さんのいびき
お子さんのいびき・睡眠時無呼吸について
「子どものいびきは、ぐっすり眠っている証拠」と思っていませんか? 大人と違い、子どものいびきは「単なる疲れ」ではなく、呼吸の通り道が狭くなっているSOSのサインであることが多く、注意が必要です。特に、成長期のお子さんにとって、睡眠中の呼吸トラブルは心身の発達に大きな影響を与えます。
主な症状:夜間と日中の「見逃せないサイン」
お子さんの睡眠中の様子や、日中の行動に以下のような特徴はありませんか?
いびき・無呼吸: 毎晩のように大きないびきをかく、時々呼吸が数秒間ピタッと止まり、苦しそうに息を吹き返す。
陥没呼吸(かんぼつこきゅう): 息を吸うときに、胸や首の付け根、肋骨の下がペコッと凹むくらい一生懸命呼吸している。
寝相が極端に悪い: 息苦しさを逃れるため、首を大きく反らせて寝たり、座ったまま寝ようとしたりする。
寝汗・おねしょ(夜尿): 呼吸に大きなエネルギーを使うため、大量の寝汗をかく。また、睡眠が浅くなることで夜尿が治りにくい原因になることもあります。
起床時・日中のサイン
寝起きが悪い: 朝起きるのが非常に辛そう、いつまでも機嫌が悪い。
日中の落ち着きのなさ・集中力低下: 大人と違い、子どもは睡眠不足になると「眠気」よりも「多動(落ち着きのなさ)」「イライラ」「集中力の低下」として表れることがよくあります。
常に口呼吸: 起きている時も口がポカンと開いていることが多い。
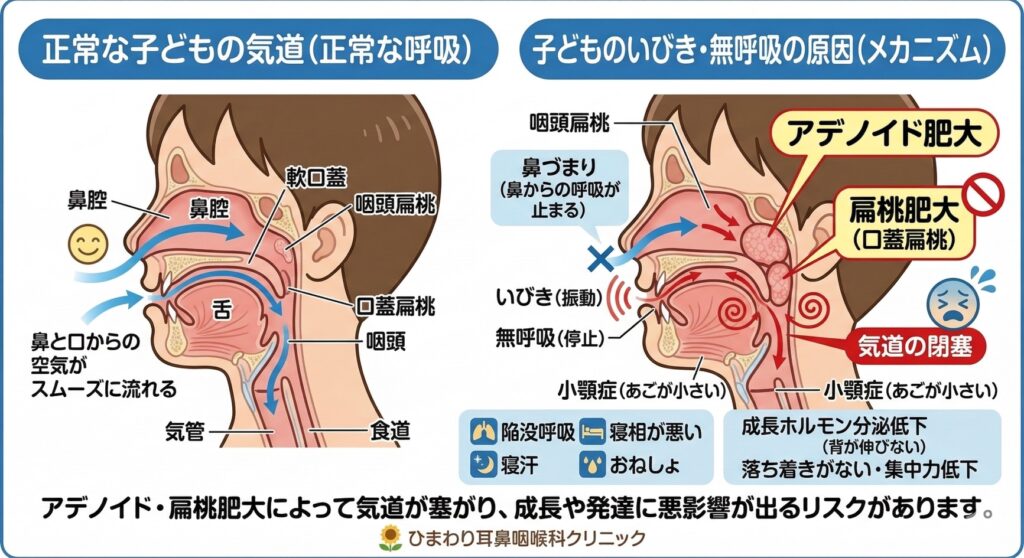
子どものいびき・無呼吸の主な原因
子どもの気道(空気の通り道)が狭くなる原因は、大人のような肥満や加齢ではなく、のどや鼻の構造的な問題がほとんどです。
アデノイド・口蓋扁桃の肥大(最も多い原因) のどちんこの両脇にある「口蓋扁桃(こうがいへんとう)」や、鼻の奥にある「アデノイド」というリンパ組織が大きくなることで、気道を物理的に塞いでしまいます。これらは3歳〜6歳頃に最も大きくなるため、この時期にいびきの症状が出やすくなります。
アレルギー性鼻炎・副鼻腔炎(鼻づまり) 鼻水や鼻の粘膜の腫れによって鼻呼吸ができなくなると、口呼吸になり、舌がのどの奥に落ち込んで気道を狭めます。
あごの骨格・歯並び もともとあごが小さい(小顎症)お子さんは、のどの空間が狭く、いびきをかきやすい傾向があります。
放っておくとどうなる?(成長への影響)
「大きくなれば自然に治る」と放置してしまうと、以下のような悪影響が出るリスクがあります。
成長の遅れ: 子どもの成長に欠かせない「成長ホルモン」は、深い睡眠時に最も多く分泌されます。睡眠の質が低下すると、身長の伸びや体重増加に影響が出ることがあります。
あごや顔の骨格への悪影響(アデノイド顔貌): 長期間の口呼吸が続くと、あごの発達が遅れたり、歯並びが悪くなったり、独特の顔つき(アデノイド顔貌)になることがあります。
学習や集団生活への影響: 慢性的な睡眠不足により、授業に集中できない、落ち着きがないなど、日中のパフォーマンスや性格形成に影響を及ぼすことがあります。
治療方法
小児の睡眠時無呼吸症候群の治療は、症状の改善や緩和を目指す「保存的治療」と、手術による「外科的治療」があります。
保存的治療
症状が比較的軽症で、鼻閉由来の場合は、点鼻薬や抗アレルギー薬といった内服薬や点鼻による薬物療法で症状を軽減します。
最近ではロイコトリエン受容体拮抗薬やステロイドの点鼻が鼻内の閉塞やアデノイドの増殖を抑える効果があることが報告されていますので処方することもあります。
場合によっては経過観察で十分であることや、横向き枕を仕様するといった寝方の指導だけの場合もあります。また原因が子どもの肥満である場合は、減量に取り組みます。
外科的治療(手術)
上記の保存的治療では効果がなく「いびき」や他の症状を繰り返すといった場合に、アデノイド切除術や口蓋扁桃摘出術を検討します。手術は全身麻酔で行われ、術後約1週間の入院が必要です。術後に症状が大きく改善することが多いため、アデノイドが自然に小さくなるのを待たずに、手術を行う場合もあります。入院を伴う手術が必要な場合は、ご希望に応じて入院・手術の可能な病院をご紹介します。
保護者の方へのお願い 「寝苦しそうだな」「息が止まっている気がする」と感じたら、スマートフォンの動画などで寝ている時の様子やいびきの音を撮影しておくことをおすすめします。診察時に見せていただけると、とても大きな手がかりになります。少しでも気になることがあれば、お気軽にご相談ください。